Címlap
Arról, hogy drasztikusan romlik a helyzet, és a spórolásnak végső soron a betegek isszák meg a levét, nemrég az economx írt, aminek lényeges megállapításait az egyik orvosi web-lap szemlézte. A kiindulási pont a Magyar Államkincstár (MÁK) október végi kórházi adósságadatai, melyek szerint 61,9 milliárd forinttal tartoznak a kórházak az eszközbeszállítóknak. Az egyetemi klinikákkal együtt a tartozás összesen 85,7 milliárd forint. Szakértői becslések szerint az idei év végére a 100 milliárd forintot is elérheti az eszközbeszállítókkal szembeni tartozás. A négy egyetemi klinika adóssága október végén 23,8 milliárd forint volt, a Szegedi Tudományegyetem része ebből 8,1, a Semmelweis Egyetemé 0,9, a Debreceni Tudományegyetemé 6,9, a Pécsi Tudományegyetem tartozása 7,9 milliárd forint. A kifizetetlen kórházi számlák miatt kieső bevételt a szállítóknak banki vagy tulajdonosi finanszírozással kell pótolniuk – mondta Rádai Tamás, az Egészségügyi Technológia és Orvostechnikai Szállítók Egyesületének (ETOSZ) igazgatója. Úgy véli, hogy nemzetközi cégcsoportok esetében a kedvezőtlen üzleti környezet késleltetheti az innovatív, új termékek magyarországi bevezetését, vagy a tervezett beruházások elhalasztásához vezethet.
Az ez évi költségvetésben biztosított 150 milliárd forint összegű pluszforrás nyár végéig érezhetően javította a kórházak likviditását, így – bár a kifizetetlen számlák ebben az időszakban is fokozatosan gyűltek – az adósságállomány növekedési üteme elmaradt a tavalyitól. Az eredetileg kitűzött kormányzati cél az volt, hogy idén ne legyenek 60 napnál régebben lejárt kórházi tartozások. Ez a célkitűzés azonban nem teljesült. Az év végéhez közeledve drasztikusan romlik a kórházak fizetőképessége – fogalmazott Rádai Tamás.
A beszállítók és szervezeteik már év közben jelezték, hogy a kintlévőségeik szerkezete ugyan javult, azaz – elsősorban a februárban lezajlott adósságrendezésnek köszönhetően – a tényleges fizetési határidők jelentősen csökkentek a tavalyi évhez képest, a követelések volumene viszont alig marad el időarányosan a korábbi évekhez képest – egészítette ki a témát Rásky László, az Orvostechnikai Szövetség (OSZ) főtitkára.
A Belügyminisztérium helyettes államtitkára által vezetett Adósságkezelési Munkacsoport legutóbbi ülésén ezért fogalmazták meg a beszállítói szervezetek, hogy mindenképpen szükség lenne még év vége előtt egy részleges adósságrendezésre.
Az állami szereplők azonban egyértelművé tették, hogy az idei év végéig keletkezett adósságok rendezésére csak 2026 januárjában nyílik lehetőség. Ezért a beszállítók most azt kérik a kormánytól, hogy mihamarabb szülessenek meg azok a döntések, amelyek révén a januári konszolidáció megvalósulhat.
A jövő évi 80 milliárd forintos pluszforrás és az úgynevezett kódrevízió magában hordozza annak a lehetőségét, hogy a 2026-os év könnyebb legyen, mint az elmúlt három év volt. Persze, a tényleges számok az intézmények teljesítményétől és az inflációtól függenek majd – hangsúlyozta Rásky László.
Az orvostechnikai beszállítók annak örülnének a leginkább, ha éves szinten maximum 20-25 milliárd lejárt tartozás keletkezne csak az intézményekben, és azt a kormány rendszeresen rendezné is.
Magyarországon a fekvőbetegek ellátását 4 ezer 500 beszállító cég látja el. Ezek közül nagyjából ezer cég foglalkozik orvostechnikai eszközökkel. A beszállítók összlétszáma az elmúlt években elsősorban az üzemeltetés központosítása miatt csökkent. Az orvostechnikai területen is van némi csökkenés, elsősorban a szigorú közbeszerzések, másrészt a romló gazdálkodási körülmények miatt. Rásky László elmondta, a likviditási problémák miatt 2023-ban és 2024-ben több magyar tulajdonú gyártónál is billegett a léc.
A jövőt firtató kérdésre Rádai Tamás azt válaszolta, bár történtek előremutató intézkedések az elmúlt években, ugyanakkor az egészségügyre fordított közkiadások terén Magyarország továbbra is az európai rangsor végén van. Az egészségügy helyzetében akkor állhat be változás, ha összkormányzati szinten nagyobb prioritást kap – mutatott rá az ETOSZ igazgatója.
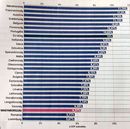
Ugyancsak pénzről szól egy másik, a Qubit-ból szemlézett cikk, amit Árus doktor a figyelmünkbe ajánlott. Az írás abból indul ki, hogy hazánkban siralmasan keveset költünk egészségügyre. Az Európai Unió 2023-ban 1720 milliárd eurót költött egészségügyi kiadásokra, ami az EU GDP-jének 10 százalékát teszi ki – áll az Eurostat november közepén kiadott statisztikájában. Németországban volt a legmagasabb az aktuális egészségügyi kiadások szintje az EU-országok között, ami nem meglepő, hiszen ez a legnagyobb gazdasággal és lakosságszámmal rendelkező EU-tagállam. Sőt, a GDP-hez viszonyítva is Németországban volt a legmagasabb az egészségügyi kiadások aránya: a 2023-as egészségügyi kiadások a GDP 11,7 százalékát tették ki. A németeket követően a legmagasabb arányt Franciaország (11,5), Ausztria és Svédország (mindkettő 11,2 százalék) érte el. Ezzel szemben négy olyan EU-s ország van, ahol a folyó egészségügyi kiadások a GDP kevesebb, mint 7,0 százalékát tették ki: Luxemburg, Románia (mindkettő 5,7 százalék), Magyarország (6,4 százalék) és Írország (6,6 százalék). Hozzá kell tenni ehhez azt is, hogy az idősödő népesség és az egyre fejlettebb technológiai megoldások következtében folyamatosan dráguló kezelések miatt Magyarországon ez az arány 2010-ben még 7,5 százalék volt. Azaz, nem egyre jobban finanszírozzuk az egészségügyet, hanem egyre kevésbé.
Akkor sem fest jobban a kép, ha nem a nemzetgazdaság egészéhez képest vizsgáljuk a költéseket, hanem az egy főre jutó összeg szempontjából. Az EU-ban az egészségügyi kiadások egy főre jutó összege a 2014-es 2 ezer 668 euróról 3 ezer 835 euróra emelkedett, ami látványos, 43,7 százalékos növekedést jelent. A tendencia minden egyes EU-tagállamban megfigyelhető volt, még Magyarországon is, csak a teljes gazdasághoz képest ez még így is csökkenő arányt jelent. Minden bizonnyal nem függetlenek az emelkedő költések attól sem, hogy az EU lakossága egyre idősödik, és ezzel együtt jár az egészségügyi rendszerek növekvő igénybevétele.
2014 és 2023 között egyébként a Magyarországnál gyorsabban fejlődő Románia regisztrálta a legnagyobb növekedést az egészségügyi kiadások összességében: az egy főre jutó átlagos kiadások 155,6 százalékkal emelkedtek. Ez az arány legalább kétszeresére nőtt az EU-s átlaghoz felzárkózó keleti tagállamokban, azaz
Bulgáriában (+ 148,9 %),
Litvániában (+ 143,8 %),
Lettországban (+ 135,8 %),
Lengyelországban (+ 116,6 %),
Csehországban (+ 116,2 %),
Észtországban (+ 114,6 %),
Horvátországban (+ 108,9 %).
A legkisebb növekedést az eleve nagyon fejlett, így az egészségügyre sokat költő Svédországban (+ 15,2 %) figyelték meg. Az is tény, hogy az arányaiban keveset költő Luxemburg a magas GDP miatt összegszerűen magasan a legtöbbet költi.
Az egészségügyi költések azért fontosak, mert segíthetnek abban, hogy egy adott ország polgárai hosszabb ideig éljenek, és hosszabb ideig legyenek egészségesek.
Az EU országaiban a várható élettartamot tekintve látható, hogy az egészségügyre legkevesebbet költő Magyarország és Románia ebben a rangsorban is hátul szerepel, de a sokat költő Németország vagy Franciaország nem szerepel nagyon elöl. Azaz, a kérés nem egydimenziós: összefügg az életmóddal, a környezeti tényezőkkel is. Ráadásul nemcsak a magasabb költések vezetnek jobb várható élettartamhoz, hanem a hosszabb élettartam miatt növekednek is az egészségügyi költések. Sőt, egy bizonyos költési szint felett már nem a több pénz tesz hozzá az egészséghez. Ezt Luxemburg esetében is láthatjuk, ahol arányaiban alacsonyabbak az egészségügyi kiadások, mégis magas a születéskor várható élettartam.
Az OECD szerint csak komplex megoldással lehet elérni, hogy az állampolgárok egészségesebben és hosszabb ideig éljenek. Prioritást kell élveznie a betegség-megelőzésnek, többek között az oltások révén, a mentális egészséget minden életkorban támogatni kell, és fontos az egyéni felelősség is. A tétlenség költsége az OECD szerint az egészséges életévek csökkenése és a magas egészségügyi kiadási igényekkel együtt járó gazdasági terhek.
A szervezet arra mutat rá, hogy az előrejelzési modellek szerint egy összehangolt ,,egészséges öregedés” forgatókönyv lassíthatná az egészségügyi kiadások GDP-ben kifejezett arányának növekedését az elkövetkező évtizedekben, és segíthetne a tartós ápolás költségeinek visszafogásában, miközben csökkentené az egészségügyben és a tartós ápolás terén dolgozók iránti keresletet.
Magyarországon nem jó betegnek lenni – ez a kijelentés egy másik, economx-ben megjelent cikk szemlézett változatának címében olvasható. Az írást azért is emelte ki lapunk számára dr. Árus Tibor, mert riasztó adatokat tartalmaz az egészségügyről.
A döbbenetes adatok élén az áll, hogy tavaly Magyarországon a daganatos betegségek miatt összesen 31 ezer 994 ember halt meg, míg a keringési rendszer betegségei következtében 60 ezer 305 haláleset következett be. Az elmúlt évben a Központi Statisztikai Hivatal adatai szerint hazánkban 127 ezer 500-an vesztették életüket. A számok jól mutatják, hogy a szív- és érrendszeri problémák kétszer annyi haláleset okozói, mint a daganatos megbetegedések, miközben mindkét terület dominálja a mortalitási statisztikákat.
Területi eloszlásban a Dunántúl régióban élők szenvedtek az egyik legnagyobb veszteséget mindkét okból: itt 10 ezer 085 daganatos és 18 ezer 067 keringési betegség miatti halálozás történt, míg az alföldi területeken még rosszabb volt a helyzet: 12 ezer 694 daganatos haláleset mellett 25 ezer 677-en haltak meg szív-érrendszeri betegség miatt. Budapesten a betegségcsoport szerinti halálozási mutatók alapján utóbbi két betegségben 14,7 ezren haltak meg.
Magyarország egészségügyi rendszerében 2024-ben összesen mintegy 44 ezer orvosi, 108 ezer szakdolgozói, 16 ezer gazdasági, műszaki, ügyviteli és 13 ezer kisegítő munkakörben betöltött állás volt. A megyei adatok szerint a legmagasabb szakdolgozói létszámmal Közép-Magyarország, Nyugat- és Közép-Dunántúl, valamint az Alföld és Észak rendelkezik. A kisegítő fizikai állások száma jóval alacsonyabb, leginkább a működés fenntartásához nélkülözhetetlen szerepet töltenek be.
A magyar egészségügy krónikus betegsége lett a HR-krízis. Erről Ficzere Andrea, a budapesti Uzsoki utcai kórház főigazgatója beszélt lapunknak adott interjújában. Úgy fogalmazott, ebben a pillanatban Budapesten a szakdolgozók, vidéken az orvosok hiánya dominál. Hangsúlyozta, hogy szakdolgozói fronton lényegesen nagyobb kihívásokkal szembesülnek.
A problémára az OECD adatai is rávilágítanak. A globális szervezet szerint súlyos humánerőforrás-hiány jellemzi továbbra is a magyar egészségügyi ellátást. Az OECD adatai azt mutatják, hogy Magyarországon 3,6 orvos jut ezer lakosra, ami majdnem megegyezik az OECD-átlaggal, ahol 3,9 orvos gyógyít ezer lakost. Viszont az ápolók száma rendkívül alacsony, az OECD szerint ezer magyar lakosra 5,5 ápoló jut, míg az OECD-átlag 9,2 ápoló.
A cikk azt is górcső alá veszi, hogy tavaly tovább csökkent a háziorvosok és a házi gyermekorvosok száma. A statisztikai hivatal 5 ezer 469 alapellátó orvosról tudott 2024-ben, míg 2010-ben 6 ezer 451 orvos rendelt a praxisokban. Egy háziorvosra és házi gyermekorvosra Budapesten jut a legtöbb páciens.
Átlagosan 1744 lakos jutott egy alapellátó orvosra, ami magasabb, mint a 2010-es érték, amikor 1548 páciens élt az alapellátó orvosok körzetében. Hatalmasak a területi egyenlőtlenségek a háziorvosokra jutó lakosok számában. Pest megyében egy háziorvosra 2 ezer 107 lakos jut, Baranyában 1416, vagyis a déli vármegyében a legalacsonyabb az egy orvosra jutó lakosságszám.
A statisztikai adatok rávilágítanak arra is, hogy bár országosan nőtt az orvosi állások száma, bizonyos régiókban még mindig viszonylag magas az egy alapellátó orvosra jutó páciens, ami komoly ellátási kihívásokat jelent, például leterheltek lehetnek a praxisban dolgozók, emiatt pedig aggasztó az egészségügyben dolgozók lelki állapota. Százból két orvosnál súlyos öngyilkossági veszély detektálható, de minden ötödik gyógyítónál fennáll az emelkedettebb kockázat; a kiégés mértéke magas, ami összefügg a családi állapottal, a munkahelyi körülményekkel, vagy az ügyeletek számával – ez derül ki a magyar orvosok mentális egészségét átfogóan felmérő vizsgálat eredményeiből, amiről Álmos Péter, a Magyar Orvosi Kamara (MOK) elnöke beszélt az eLitMednek.
A szakrendelők és a kórházak leterheltségét igazolja, hogy tavaly több mint 63 millió járóbeteg jelent meg ezeken a helyeken, és a beavatkozások száma is jelentős. A legtöbb eset Budapesten és Közép-Magyarországon fordult elő. A kórházi ágyak száma folyamatosan csökken az utóbbi években: Budapesten 2015-ben még 18 ezer 104 ágy volt, ez 2024-re 15 ezer 673-ra mérséklődött. Ugyanez a tendencia megfigyelhető Pest vármegyében és az ország többi régiójában is, bár az ágyak tízezer lakosra jutó aránya Budapesten továbbra is jóval magasabb, mint máshol. A fővárosban 93 ágy jut 10 ezer lakosra, Fejér megyében pedig 56.
A KSH adatai alapján Budapest kórházai továbbra is országos szinten kiemelkedően magas teljesítményt nyújtanak: száz lakosra vetítve itt bocsájtják el a legtöbb beteget, miközben az átlagos ápolási idő viszonylag rövid, 6,5 nap, míg Veszprém vármegyében átlagosan majdnem 10 napig fekszenek kórházban a betegek.
A különbségek nem csak a bent fekvők kórházi kezelésének időtartamában, hanem az egynapos ellátások számában is megmutatkoznak. Budapest és néhány dél-alföldi vármegye esetében látványosan magas az egynapos ellátások aránya, ami jól mutatja, hogy sok esetben nem szükséges a hosszabb bentfekvés, ami egyrészt költséghatékonyabb, másrészt a betegek szempontjából is kényelmesebb megoldás.
Magyarország egészségügyi kiadása vásárlóerő-paritással számolva személyenként 3 ezer 303 amerikai dollár, ez 332 forintos dollárral számolva 1,09 millió forint, az OECD-átlag 5 ezer 967 amerikai dollár, ami közel 2 millió forint. Ez a GDP 6,5 százalékának felel meg, az OECD-átlag 9,3 százalék. Ugyanakkor a betegségek megelőzésére fordított kiadás a teljes egészségügyi kiadás 3,4 százalékát teszi ki, ez pedig megegyezik az OECD-átlaggal.
A szakorvost keresők csaknem fele szembesült azzal a közelmúltban, hogy nem sikerült megfelelő időn belül időpontot kapnia. Erről ír részleteket a Népszava, melynek kérésére a Publicus Intézet végzett kutatást. Megállapították, hogy a magyarok döntő többségének (69 százalékának) van friss élménye az állami egészségügyi szolgáltatások elérhetőségéről. Ők az elmúlt egy esztendőben is próbáltak diagnosztikához, illetve orvosi vizsgálathoz jutni. Ám bő kétötödüknek (43 százalék) ez nem sikerült a megfelelő időn belül.
Az állami egészségügyben mind általánosabbá váló sorbanállás mögött leggyakrabban a kapacitások korlátozása, vagy hiánya a végső ok. Ez mutatkozik meg azon esetek nagy részében is, amikor egy-egy szakrendelés vagy kórházi osztály átmenetileg vagy bizonytalan időre leáll.
A Direkt36 portál nemrég megjelent cikke szerint tavaly az összes kórházi ágy 8,4 százalékán nem tudtak beteget fogadni, a budapesti intézményekben ez az arány meghaladta a 10 százalékot. A portálnak nyilatkozó informátor arról beszélt, hogy az intézményeken óriási a nyomás, hogy ne látszódjék a szakemberhiány, ezért osztályok, kórházi részlegek leállításával próbálják ,,elfedni” a kényszerű kapacitás-csökkenést.
A Publicus felmérésében arra is rákérdeztek, hogy a lakosság mekkora részének okozhatnak közvetlen sérelmet az így eltűnő ellátások. A megkérdezettek csaknem negyede (22 százalék) tapasztalta a megelőző esztendőben, hogy megszűnt valamely állami egészségügyi szolgáltatás, amire neki szüksége lett volna.
A szolgáltatások felfüggesztése mögött nem csupán az orvosok, hanem egyre nagyobb arányban az ápolók hiánya áll. Balogh Zoltánnak, a Magyar Egészségügyi Szakdolgozói Kamara elnökének becslése szerint nagyjából 14 ezer ápoló hiányzik a felnőtteket ellátó rendszerből. A Magyar Kórházszövetség idei őszi konferenciáján egyéb baljós jelekre is figyelmeztettek. Például arra, hogy ha nem sikerül több fiatalt a betegágyak mellé csábítani, súlyosan elöregedhet a ma még átlagosan 47 éves ápolói kar, hiszen már most is több mint 20 ezerrel csökkent a szakdolgozói kamara által nyilvántartott aktív tagok száma.
A Népszava egyik podcastjében is arra keresnek választ: miként fordulhat elő, hogy egy közép- magyarországi intézmény üres állásaira jelentkező hat ápoló közül négy már másfél héten belül feladja. Az adásban beszélő Pápai Tibor, a felnőttképzésben is oktató szakember szerint ugyan a fiatalok megnyerésére jó néhány programot visznek az iskolákba a szakmai szervezetek, de ha a szülő nincs jelen ezeken, akkor kevés az esélyük az eredményes toborzásra. ,,A pályaválasztás során az i-re a szülő teszi fel a pontot. Nem a gyermek dönt, hanem az esetek jelentős részében a szülő, aki most mindenhol azt hallja, hogy az egészségügy nem egy jó hely.”
Egy bizakodásra okot adó folyamatra is rámutatott dr. Árus Tibor annak az írásnak a megismertetésével, amit eredetileg a Mandiner közölt. A cikk rámutat, hogy az elmúlt években egyre több fiatal lépett be a hazai egészségügyi ellátórendszerbe. Az orvoshiány Európa-szerte probléma, és a magyar korfán is az látszik, hogy a hetven év feletti korosztály képviselteti magát a legnagyobb számban, de a fiatalok stabil jelenléte már most érezteti a pozitív hatását. A rezidens-bérek rendezése, az ösztöndíj-programok és az ágazati béremelések hozzájárultak ahhoz, hogy egyre több fiatal orvos választja és tartósan is vállalja a hazai pályát.
Az egész kontinensen probléma az elöregedő orvostársadalom, így van ez Magyarországon is. Az egészségügyi ellátórendszerbe gyógyítóként belépők 2011-ben voltak a legkevesebben. Ebben az esztendőben mindössze 2 ezer 154 fiatal, 29 év alatti orvos szerepelt a rendszerben, míg ez a szám 2024-re 4 ezer 099-re, vagyis majdnem a duplájára nőtt. Fontos az az adat is, hogy míg 2010-ben alig négyszáz rezidens lépett be a hazai szakorvosképzésbe, az elmúlt években folyamatosan évente 900-nál is többen.
A 2011-ben elindított Markusovszky-ösztöndíj-programnak köszönhetően a kezdő átlagorvosi fizetés 239 ezer 709 forint a 100 ezer forintos ösztöndíjjal kiegészítve csaknem azonos mértékűvé vált, mint a rangsorban felettük álló, kezdő szakorvosok átlagbére, 358 ezer 377 forint. Ahhoz, hogy egyre több fiatal lépett be az egészségügyi ellátórendszerbe, nagymértékben hozzájárult a 2016-os ágazati béremelési program is, ami során több ütemben rendezték a szakorvosok és a rezidensek bérét. Míg 2011-ben 348 ezer 403 forint volt az orvosok egy főre jutó havi bruttó keresete, addig 2016-ban már 541 ezer 316. Ezt követte a 2021-es történelmi jelentőségű orvosbéremelés, ami számottevően növelte az orvosok keresetét és a hivatás társadalmi presztízsét: 2024-ben egy orvos átlagos bruttó keresete már több mint 2 millió 100 ezer forint volt.
Míg a fiatalok körében jelentősen emelkedett a fiatal orvosok száma a 2011-es és 2019-es adatokhoz képest, jellemző, hogy a középgeneráció hiányzik a rendszerből. Ráadásul a 40-44 és 50-54 év közötti orvosok száma 2019 és 2024 között folyamatosan csökkent, az OKFŐ adatai szerint. Míg 2019-ben 2 ezer 924 orvos dolgozott a rendszerben (40-44 évesek), addig 2024-ben 361-gyel kevesebben, 2 ezer 563-an. Még nagyobb arányban csökkent az 50-54 év közötti orvosok száma, összesen 543-mal 2019 és 2024 között.
Nem tűntek el a rendszerből, hiszen benne sem voltak – hívta fel a figyelmet az OKFŐ. 2011-ben ennek a korosztálynak a képviselői léptek be nagyon kevesen a rendszerbe, mindössze 2 ezer 154-en. Ha 2010 előtt kevés volt a pályakezdő, most a hiányuk már a negyvenesek-ötvenesek korcsoportjában látványos. A 2010-es évek közepétől egyértelmű a pozitív tendencia: a mostani 35- 39 éves korosztályt tekintve 2019-ről 2024-re a számuk jelentősen, összesen 909 fővel nőtt. Úgy tűnik, hogy az ösztöndíj-programokkal és a bérrendezéssel bevonzott fiatalokat meg is tartja a rendszer.
Az elmúlt tizenöt év kulcskérdése márpedig az volt – írja a Mandiner -, hogy a rezidensösztöndíj által bevonzott szakorvosi gárda mennyire akar és mennyire fog megmaradni a magyar egészségügyi ellátórendszerben. A cikk arra is kitér, hogy milyen nagy arányban képviselteti magát a hetven felettiek korosztálya. Míg 2011-ben 1951-en voltak, addig számuk az elmúlt öt évben folyamatosan nőtt, 34 ezer 137-ről 35 ezer 526-ra. Az adatokban szerepet játszik, hogy a 2011-ben a magukat legnagyobb számban képviselő 55-59-es korcsoport mostanra érkezett meg a hetvenpluszos korcsoportba. Az ok tehát az, hogy tizenöt évvel ezelőtt ők voltak a legtöbben a középkorosztályban.
Az orvosok összlétszáma a jelenlegi adatok alapján várhatóan a következő időszakban sem fog csökkenni, még úgy sem, hogy a nagyarányú, hetven felettiek korosztálya kiesik a rendszerből.
A korfa elöregedése különösen jellemző a háziorvosokra. Fontos megjegyezni, hogy az orvosok jellemzően nem mennek el nyugdíjba 65 éves korukban (nem úgy, mint a szakdolgozók). Arról nincs pontos információ, hogy jellemzően hány éves korban hagyják el a pályát. Az viszont előfordul, hogy vannak, akik egy kórházi életpálya végén szerzik meg a háziorvosi szakvizsgát (például egy sebész, aki már inkább ülőmunkát végezne), ami nyilván duzzasztja az adatokat.
Az írás tartalmához dr. Árus Tibor hozzáfűzte, hogy a bérrendezés során nem oldották meg a szakdolgozói bérek rendezését. Kialakult a jelentős létszámhiány a szakdolgozók körében, és ez oly’ mértékű feszültséget okoz, hogy gátat szab a normális működésnek.
× × ×
A www.vitalap.hu kérésére dr. Árus Tibor mindig szívesen vállalkozik arra, hogy az egészségügy aktuális helyzetéről átfogó képet nyújtson. A főorvos idén november 21-ére meghívást kapott a Szegedi Tudományegyetem Szent-Györgyi Albert Orvostudományi Karától. Ezen a napon ünnepélyes keretek között aranydiplomát nyújtottak át dr. Árus Tibornak, akit 1975. szeptember 13-án avattak doktorrá. Az átadáson elmondták, hogy dr. Árus Tibor először Békéscsabán a kórház belgyógyászati osztályán dolgozott, majd szakvizsgázott is belgyógyászatból. 1980 óta ugyanazon a munkahelyen dolgozik Békéscsabán háziorvosként, mellette folyamatosan belgyógyászati magánrendelést is végez. 1996-ban végzett háziorvosi tanszakvizsgát. 2005-ben szakfelügyelő főorvosi megbízást kapott. A Békés Megyei Orvosi Kamara korelnökeként megyei küldöttként dolgozik, három cikluson át az etikai kollégium tagja volt. A Békéscsaba Egészségügyéért, valamint az Orvosi Kamara Kiváló Orvos kitüntetésének birtokosa.
Még nincs egy hozzászólás, észrevétel sem a cikkel kapcsolatosan.